川村所長の勉強会参加記録
2013.09.02
低体温療法 横浜市大病院 田原良雄講師
2013年8月26日 ローズホテル横浜
演題「心肺蘇生における新たな試み 低体温療法」
演者:横浜市立大学付属市民総合医療センター心臓血管センター講師 田原良雄先生
内容及び補足「心肺停止患者の蘇生において自己心拍が再開しても、意識が回復しない患者さんの社会復率を改善するための治療法として低体温療法がある。
低体温療法の効果としては①再灌流障害を防ぐ、②脳代謝を抑制し酸素消費量を減らす、③脳内Ca2+の恒常性を改善することにより脳神経障害を軽減する、ことが期待されている。
2010年のAmerican Heart Associationのガイドラインにおいては、『病院外での心停止後自己心拍が再開した昏睡状態の患者に対して低体温療法を施すことが推奨』されています(エビデンスレベルClassⅠ, LOB B)。
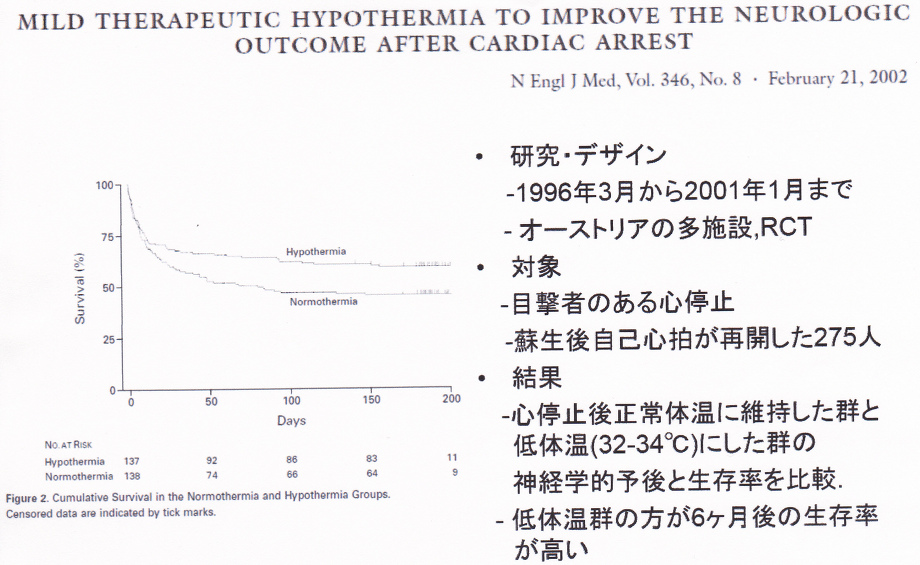
2002年のNEJMにオーストラリアでの多施設RCTで心停止後正常体温に維持した群と低体温(32-34℃)にした群の神経学的予後と生存率を比較した臨床研究が発表され 、低体温群の方が6か月後の生存率が高いことが示され、その後同様の結果が報告されている。
横浜市大病院の患者さんでも低体温療法を行うことにより生存率は7%から27%に、救命しえた患者さんの社会復帰率も14.4%から31.6%に改善している。
今までの研究結果からNEJM September 23, 2010:1256-1264に低体温療法の適応患者として、①目撃者のいる心停止(初回リズムがVF or VT)の成人、②蘇生後自己心拍が再開、③昏睡状態(GCS<8)、④血行動態が安定、が条件として挙げられている。
逆に低体温療法の効果が見込めない適応外患者の条件としては、①来院時に鼓膜温度が30℃以下、②心停止する前が昏睡状態、③頭蓋内出血、④血行動態の不安定、⑤重症な敗血症、⑥妊娠中、⑦終末期の疾患、⑧血液凝固異常、が挙げられている。
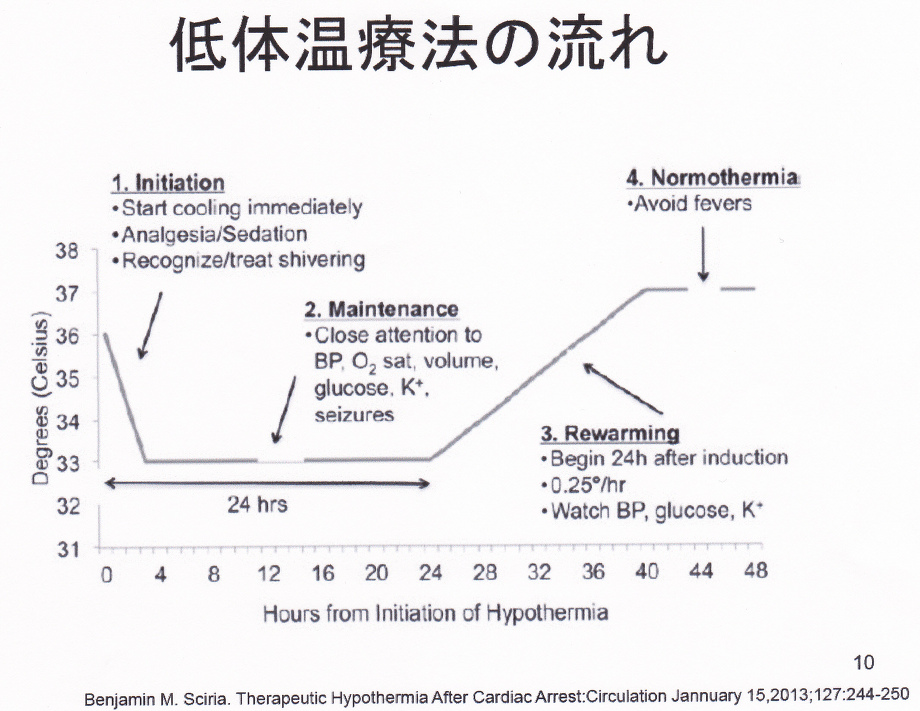
低体温療法の実際としては、Circulation January 15, 2013;127:244-250で提唱されている方法としては以下のような流れになる。
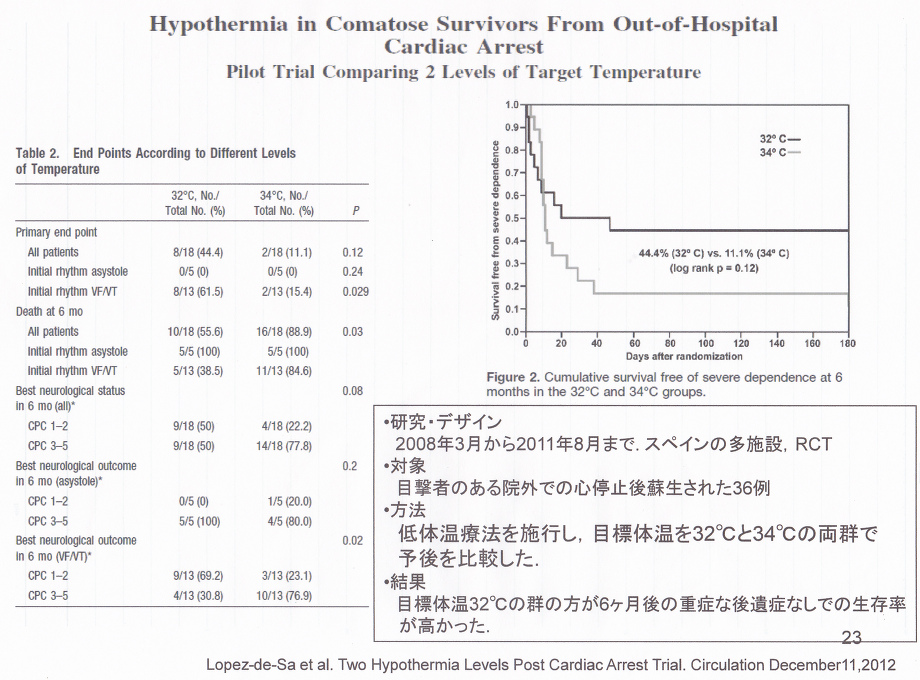
低体温療法を行っている施設は救急救命センターのうち2008年においては40%程度だったのが2012年においては80%に上昇している。これらの施設においてのやり方は様々だが、心停止後6時間以内に32-34℃の体温に下げ、12-24時間維持する点は共通しているが、復温については、まだ共通の取り決めはない。冷却方法においても、さまざまな方法があり、その効果の差や、設備費、低体温維持に必要な人材などいろいろな議論点があり、まだ統一した見解はないが、低体温療法の開始が1時間遅れるほど死亡率が20%上昇するという研究や、34℃よりも32℃の方が6か月後の後遺症なしの生存率が高かった(下げ過ぎは除脈が生じ、さまざまな合併症の頻度が増加する)などの報告もあり、各施設にあった方法がとられているのが現状である。
原因疾患においても、予後において差があり、J-Pulus-Hypo研究の281例中、要綱な社会復帰を達成できたのはVF群では62%であるのに対し、無脈性電気活動(PEA)では35%、心停止(Asystole)では6%であった。