呼吸器系
2015.09.14
もう1段上級を目指す胸部X線診断の心構え 関順彦教授
2015年9月8日
演題「もう一段上級を目指す胸部X線診断の心構え ~手がかりは付属所見のみ~」
演者: 帝京大学医学部付属病院 腫瘍内科教授 関順彦先生
内容及び補足「
お断り:関先生の素晴らしい講演内容を再現するためのレントゲン写真が手元にありませんので、講義の趣旨をできるだけ表現できるような似た画像を用いて、講演内容を再現しようと試みましたが、不十分である点ご了解ください。本記載の中で使用した写真のほとんどがhttp://nagasawanorio.cocolog-nifty.com/blog/
によっています。レントゲンの読影の理解において素晴らしいサイトですので、時間があるときにぜひ精読してください。
もう一段上級を目指す胸部X線診断は腫瘤影を探してみ見えない肺癌を読み取ることであり、腫瘤影の存在を探すのではなく、腫瘤が存在することによる付属所見を見つけることである。漫然と見ていても、自然と目に入ってくる所見ではなく、こちらから存在することが異常であるとの認識で付属所見を探しに行くことが必要である。
当然のことであるが、系統的読影法を身に付けておく必要がある。
そして変化部位を探すことが必要で、そのためには、比較読影が必要である。
いつも見慣れているビールのラベルでも、過去からは変化している。その変化を今見ているビールのラベルで想像することは困難であるが、過去のものと比較すると指摘することは容易である。例えば、1998年のものと比べると内側の輪状に書かれている時が赤から変わっていることがわかる。

レントゲンでも同様であるが、以前の写真があれば、その比較が簡単にできるが、以前の写真がない場合には、比較ができない。そのため、自分の頭の中に比較のための受け皿を作っておく必要がある。
正常構造と異常構造の区別が必要であり、正常のバリエーションを見極めることが、読影診断までの余分な時間を省くためにも必要となる。
その判断根拠は、言葉で説明できない。
下の写真を見て日本人女性はどの写真家を判断してみてほしい。
5段目の左から3番目の写真である。そういわれると、日本人だと納得できる。
逆に上の段の写真を見て、日本人だと思われることはないはずだ。
なぜと言われても、言葉では説明できないが、日本人女性を絶えず見てきていると、瞬時に判断することができるはずである。
レントゲン写真も同じである。

そのためには正常とCTで診断された百枚のレントゲンを細かく所見を見ていき、単純写真で異常所見かもと疑った部位をCT画像で確認し、どうして異常所見と判断したかを確認していけば、正常のバリエーションか異常かの判断ができるようになると信じている。
参:
胸部X線写真の表現用語集


胸部単純レントゲン上の所見として、孤立陰影の性状は以下のような所見となる。
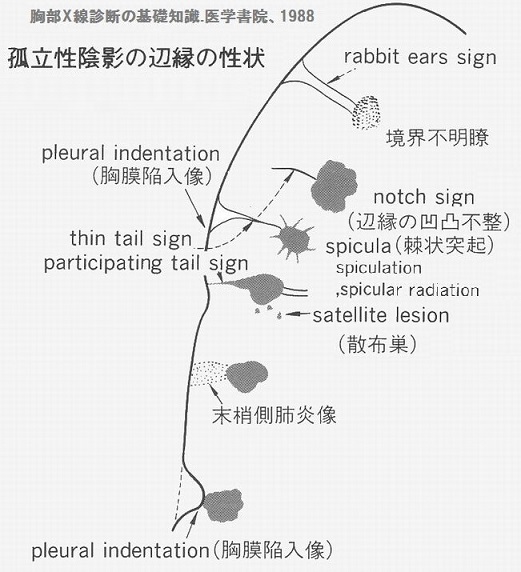
個々の病型ごとに病変の進展形式を加味して所見を見てみると下記のようになる。
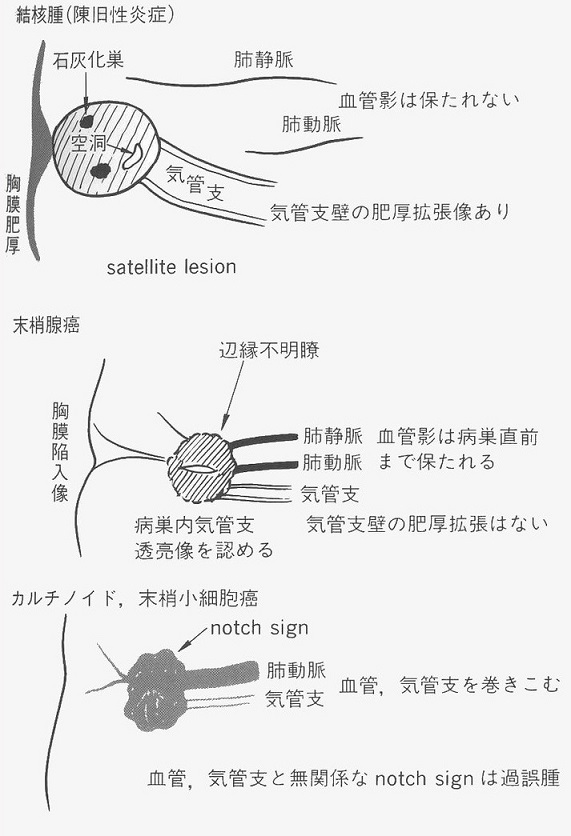
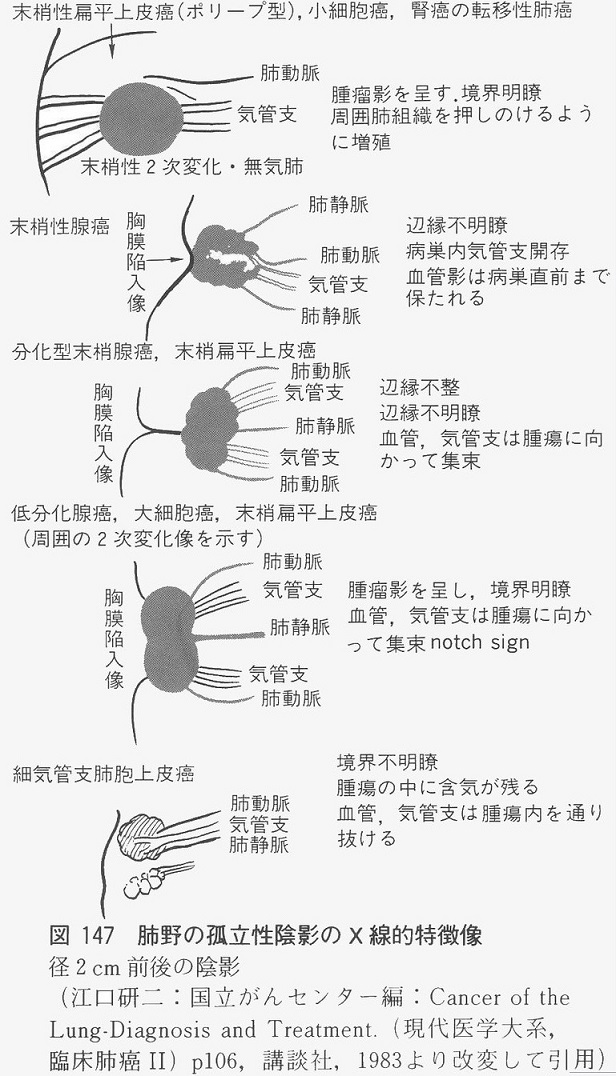
肺結核腫と肺癌のレントゲンは以下のように映り方に差がわかることもある。
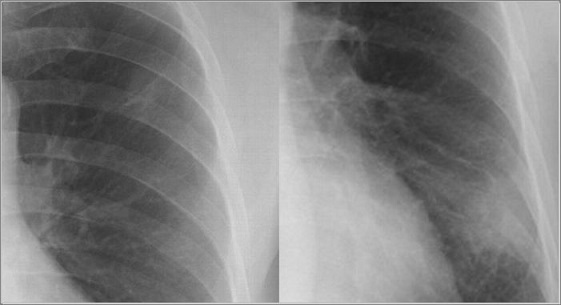
左:結核腫 vs 右:肺がん
肺野の肺がんの特徴をまとめると以下のようになる。
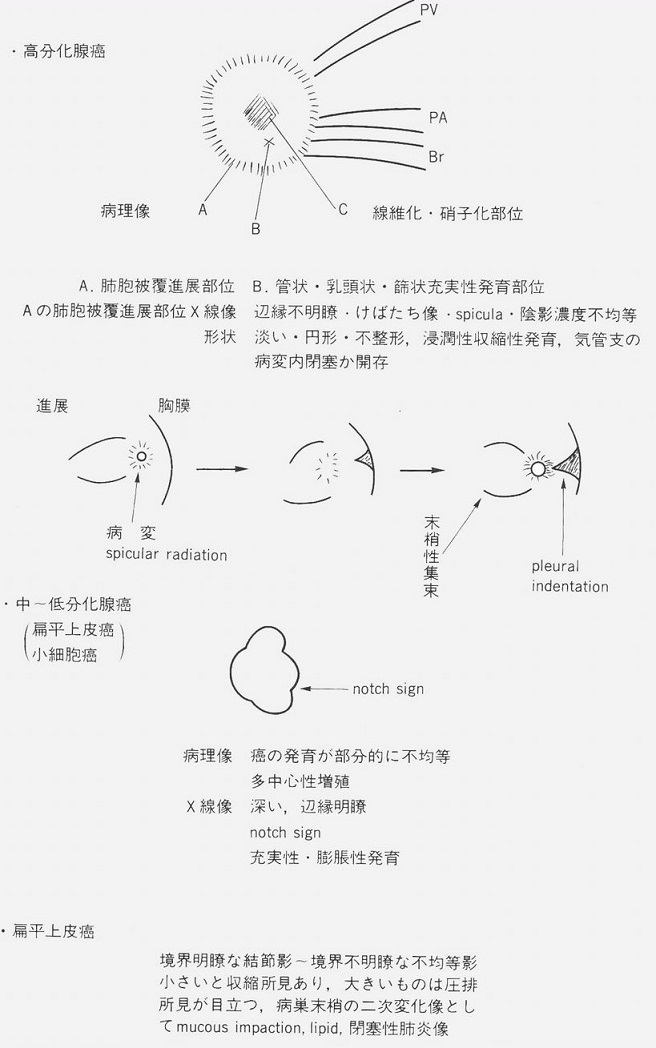
参:
肺結核病巣の経時的変化
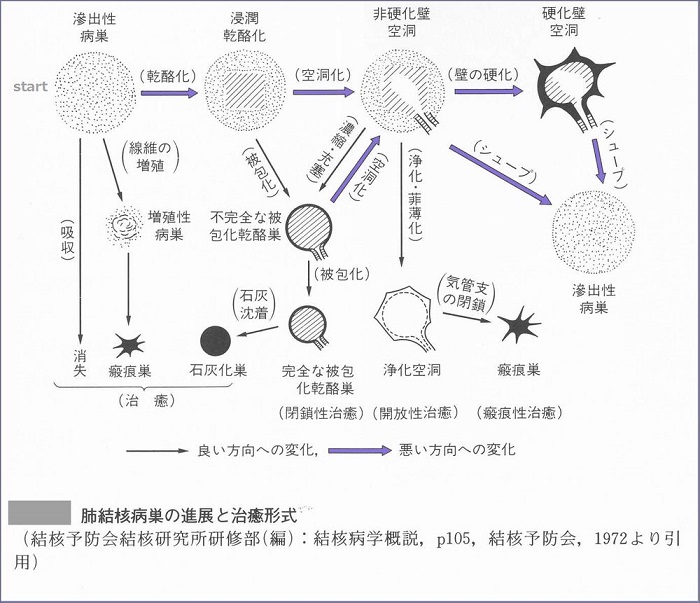
病理変化をイラスト化すると下記のようになる。
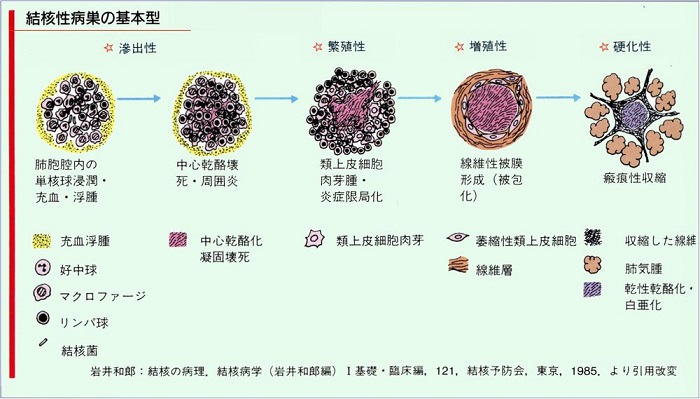
肺結核のレントゲン上の分類を示す。
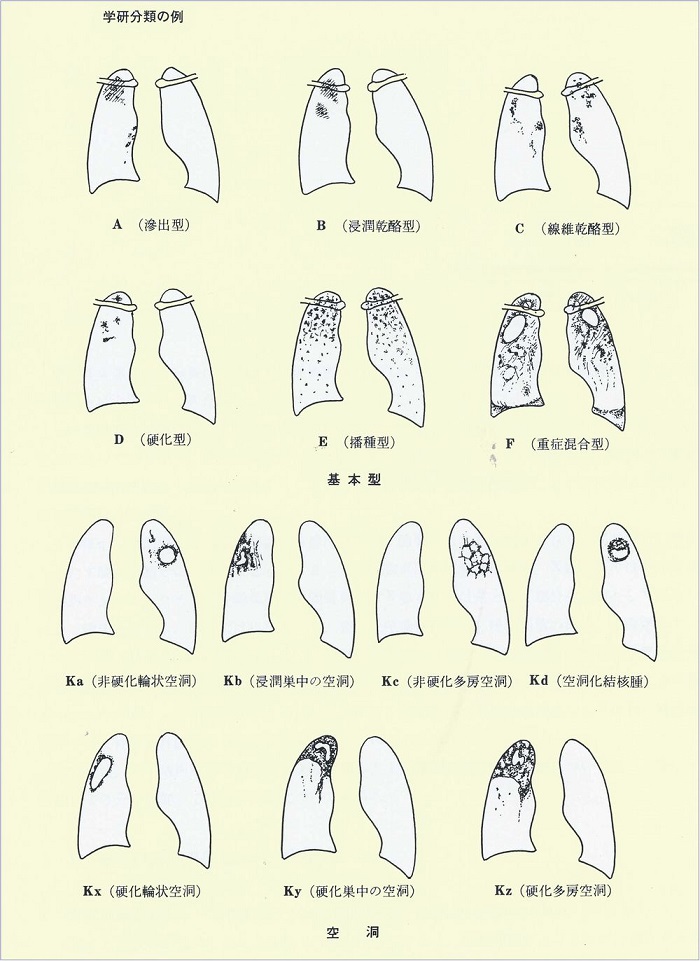
http://nagasawanorio.cocolog-nifty.com/blog/2012/11/post-ddc0.html
参:
実際の読影http://nagasawanorio.cocolog-nifty.com/blog/2012/11/post-b52f.html
まずは大まかなチェックポイントは以下の点である。
読影する際に、さらに詳細に読影していくことになる。
最低限の読影項目とされているものを掻き出すと下のようになる。

http://nagasawanorio.cocolog-nifty.com/blog/2012/11/post-b52f.html
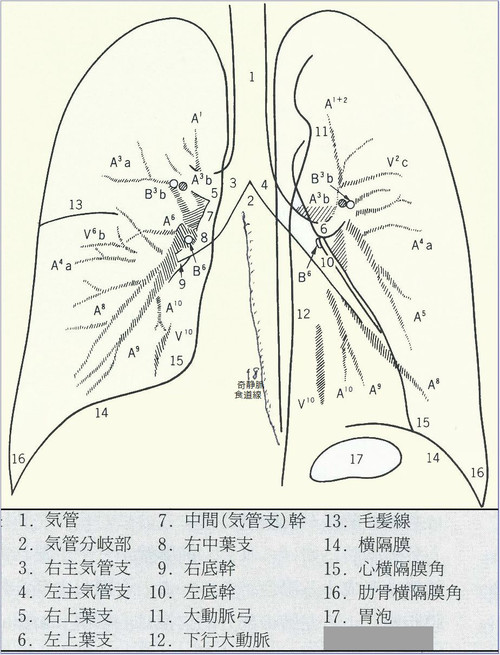
実際の読影においては、見逃しの内容に一定の順序で読む必要がある。一般的には、『胸郭→左右肺野の明るさの対比→中央陰影→気管支系→血管系→肺区域の確認→異常所見ならびに異常陰影の検出と同定→情報をもとにレントゲン診断する→病態と矛盾しないか検討する』ことが勧められている。
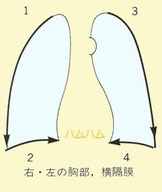
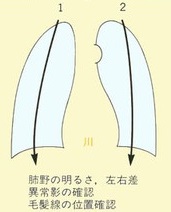
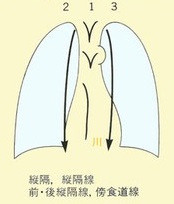
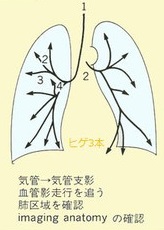
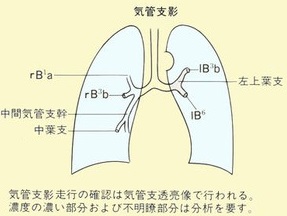
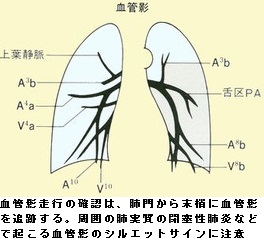
胸部X線診断の基礎知識。医学書院、1988 一部改変引用
自分(関先生)の読影の仕方としては、関心のない領域からみることにしている。したがって肺野の所見は、出来るだけ最初の方では見ないようにしている。所見があっても無視して、いつもの読影順番でチェックをするように心がけている。
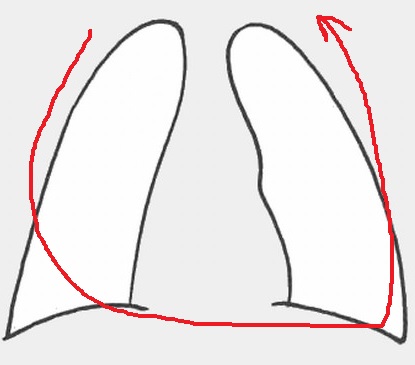
1. 胸膜や横隔膜の辺縁を追いかけていく。
2. 鎖骨、胸骨、肋骨の辺縁を確認し、肋骨に左右差がないかを確認していく。
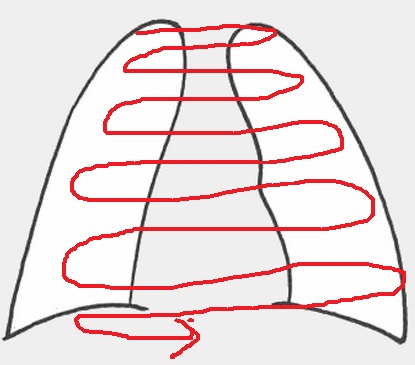
読影が終わった後目をつむって下図のような肋骨の像が頭に浮かんだら、キチンと読影できたと判断している。
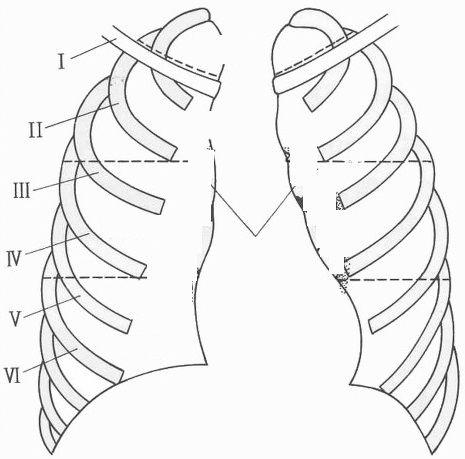
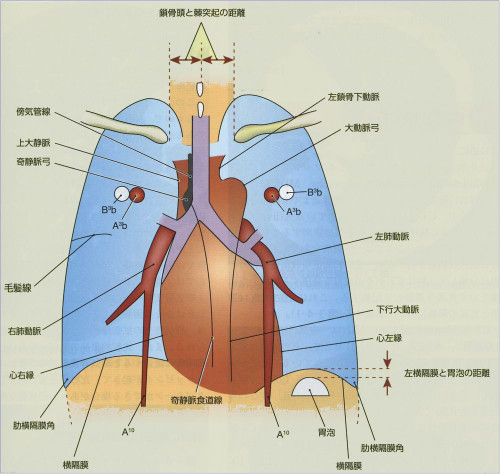
3. 縦隔影をチェクする。右の1、2弓、左の1、2、3、4弓のラインが確認できるかどうか、位置としての異常がないかどうか、心胸比の拡大がないかどうか、心陰影に重なっているものがないかどうか、心臓の変異がないかどうかを確認する。
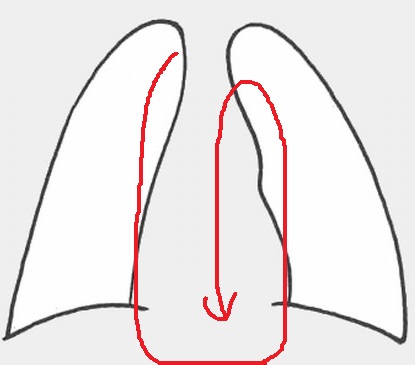
4. 気管・気管支、大動脈、肺動脈や縦隔線を確認していく。この際シルエットサインにも注意して診ていく。
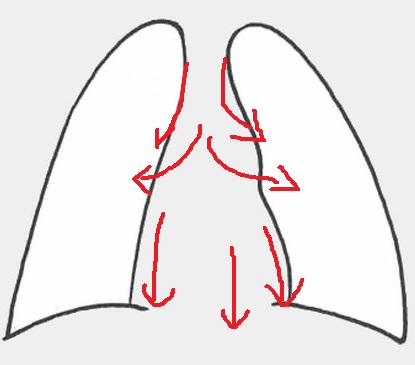
5. そしてやっと肺や陰影を見ていくことになる。
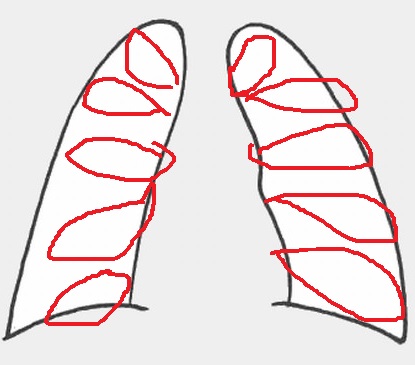
6. 最後に、全体的に見落としがないかを再度確認しながら診なおす。この際、左右の比較をすることも大事であるが、ろっ骨と重なっている場所と重なっていない場所での濃度差にも注意して診ていく。
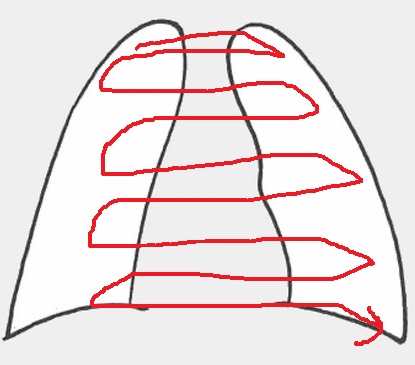
読影上見落としやすいレントゲン部位は、正常構造で重なりがある部分であり、そういう場、異常があるものだと思って読影することも必要である。
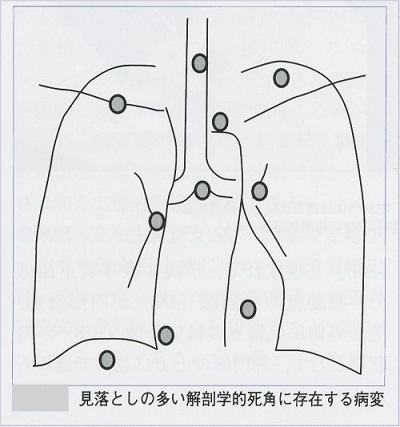
佐藤功先生の集団検診の見落とし例の49例の検討では、右55%、左45%の病変の頻度で82%が既存構造との重なり病変でした。
肋骨 29%、肺血管 22%、肺門影 16%、肋軟骨14%、他の疾患の病変 12%、撮影条件不良が6%という内訳だった。
何処に異常陰影があるでしょうか?
肩甲骨に重なって見逃しやすいが、仮骨形成が始まった右第7肋骨骨折を診断できる。
右第4肋骨と胸椎の肋骨頭関節に関節面に一致して陰影をみとめる。
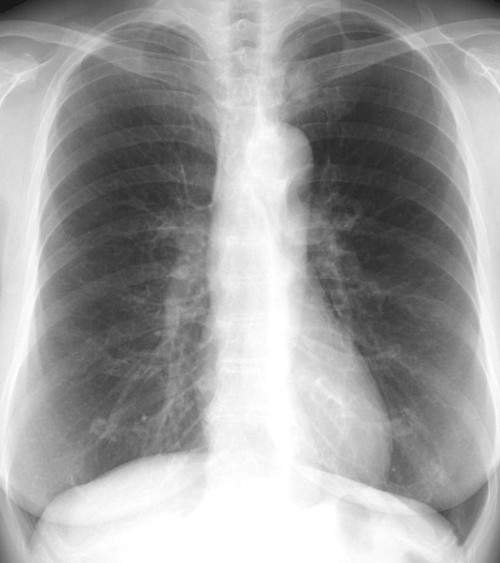
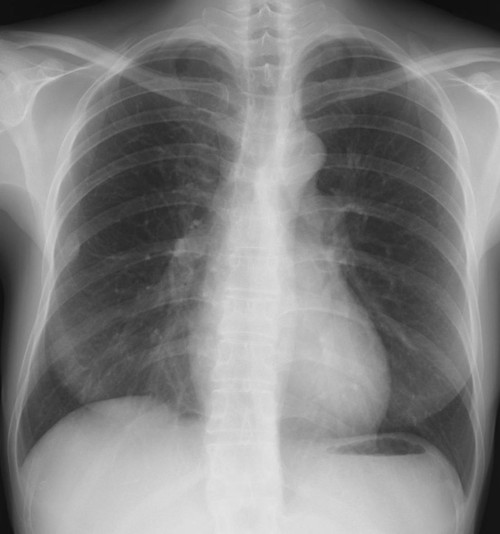
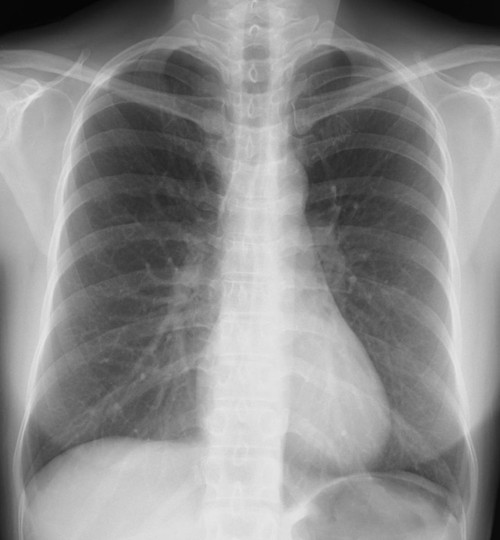
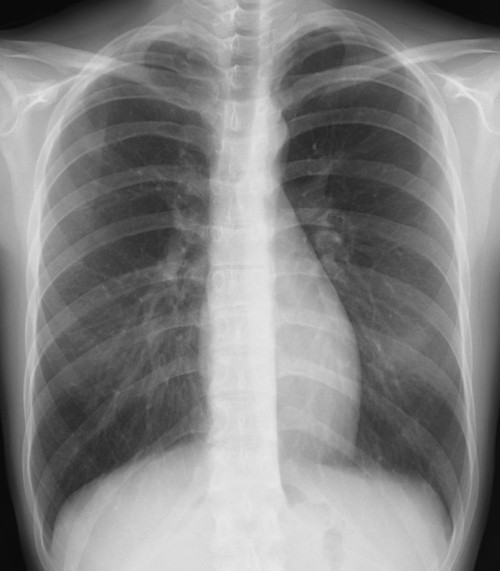
左鎖骨、胸鎖関節に近接した約1.5cmの円形陰影があり、辺縁は不規則(毛羽立ってみえる)になっている。陰影は大動脈・縦隔とのシルエットサインはみられず左肺S1+2に存在すると考えられ、肺門部のリンパ節腫脹はみられない。
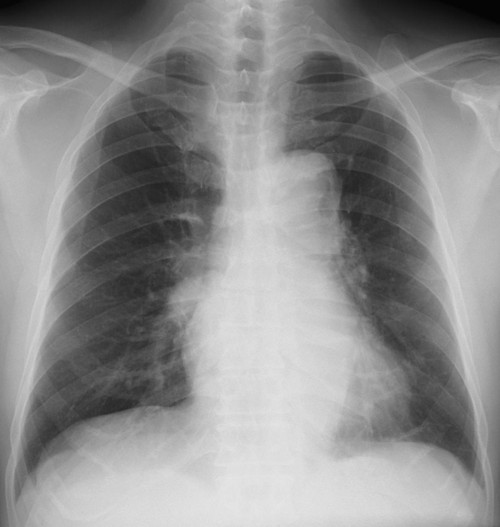
縦隔陰影の拡大、大動脈の拡張をみとめる。右肺門肺動脈に重なって半球様の陰影(径2.7cm)が確認できる。肺門のリンパ節腫大等はない。
[評価]S6の炎症性偽腫瘍、結核、肺がん等の可能性がありCT等の検索・喀痰細胞診・生検が必要になる。
参:
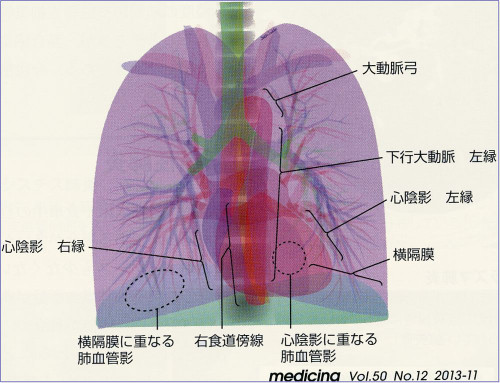
胸部レントゲンに写る臓器
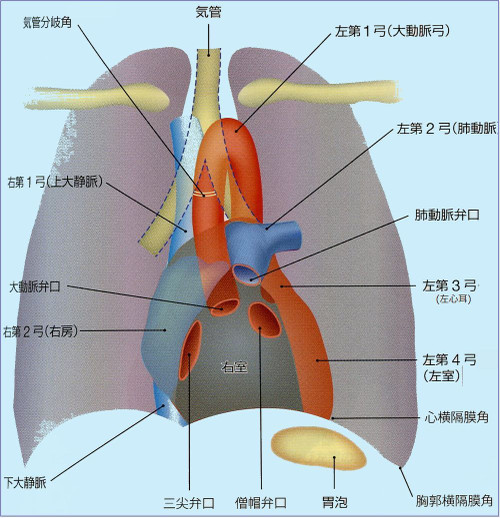
心陰影のうつり方
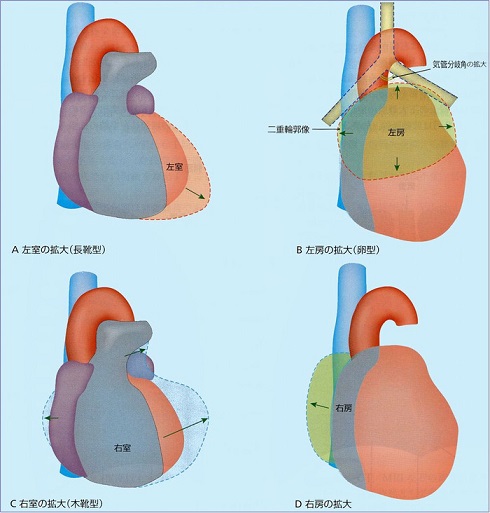
レントゲンの所見としての出方
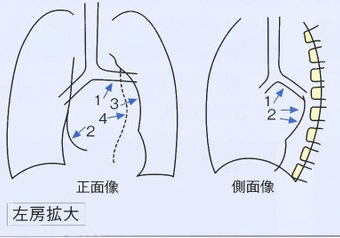
正面像:
1. 気管分岐の開大
2. 心右縁下部の内側に見られる二重陰影(double density)
3. 心腰の突出
4. 胸部下行大動脈の左外側への圧排
側面像:
1. 左気管支の上方への圧排
2. 心後縁上部の後方への限局性圧排
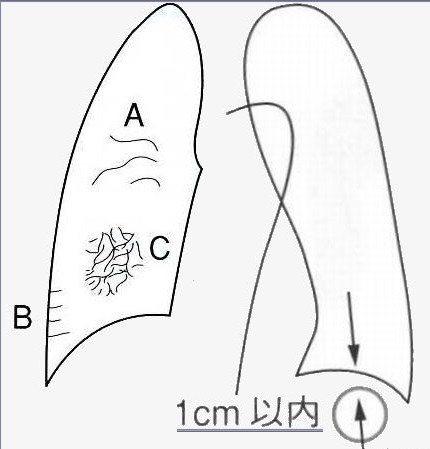
Kerley line
Kerley A:肺門周囲の長さ2~6cmの線状影
Kerley B:肺野外側胸壁から内側に走行する長さ2cm程度太さ1mmの線状影
Kerley C:肺野にみとめられる網状影
いずれも左房圧が上昇する(心不全)と出現。
通常の横隔膜の高さは、後方の第10肋骨にあり右横隔膜の方が左横隔膜より高くなっている。右横隔膜が左より半椎体以上高いか、左横隔膜が右より高い場合、左横隔膜胃泡間の距離が1cm以上の時、肺下の胸水貯留・横隔膜神経麻痺・横隔膜下膿瘍・無気肺などを疑う。
心不全のレントゲン所見
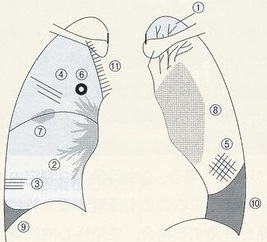
1. Cephalization(角出し像):肺尖部への血流の再分布所見(肺静脈圧15~20mmHg)
2. Perivascular cuffing(肺血管周囲の浮腫):間質性肺水腫所見(肺静脈圧20~30mmHg)
3. Kerley B:間質性肺水腫所見(肺静脈圧20~30mmHg)
4. Kerley A:間質性肺水腫所見(肺静脈圧20~30mmHg)
5. Kerley C:間質性肺水腫所見(肺静脈圧20~30mmHg)
6. Peribronchial cuffing(気管周囲の浮腫):間質性肺水腫所見(肺静脈圧20~30mmHg)
7. Vanishing tumor(一過性腫瘤状陰影):肺胞性肺水腫所見(肺静脈圧30mmHg)
8. Butterfly shadow(蝶形像):肺胞性肺水腫所見(肺静脈圧30mmHg)
9. 10.Costophrenic angle(肋骨横隔膜角)の鈍化:胸水
11.上大静脈の突出
(Medicina Vol.50 No.12 2013-11)
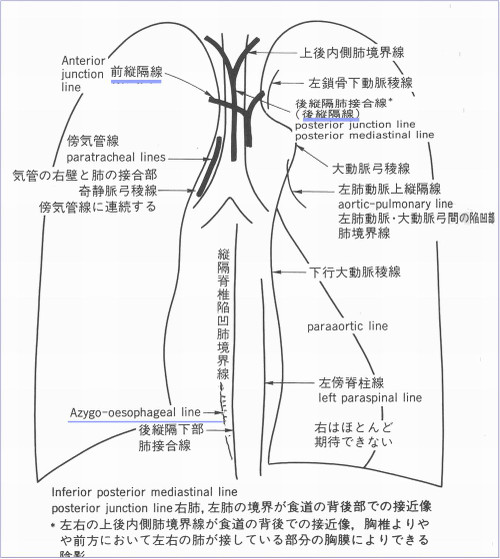
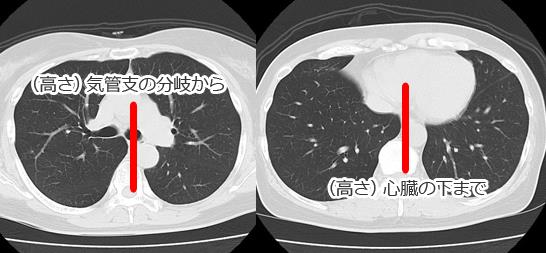
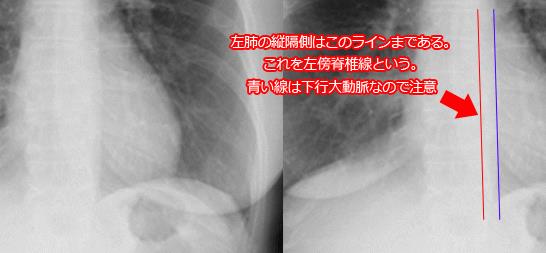
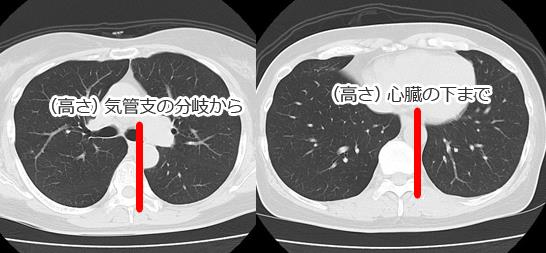
縦隔線:ある程度の腫瘍の大きさがあっても、腫瘤の辺縁が写らない場合があり、線状の陰影や血管や気管影の変異や、縦隔線の消失や途絶などの副次的所見が存在するはずだと考えて、丁寧な読影が必要である。通常みられる縦隔線が見えなくなる場合には、その場所に何か変化があるはずである。前縦隔線や後縦隔線は、必ずしも全員で観察されるものではないが、下行大動脈陵線は、ほぼすべての人で見られるものであり、上からたどり途中で途絶している場合には、そこに何かがあると考えてCTなどの精査が必要である。
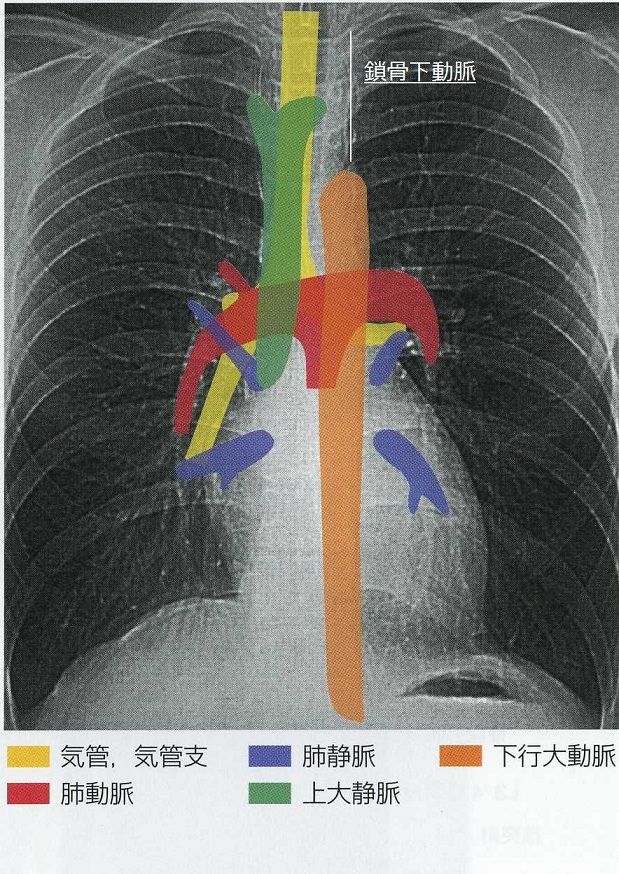
縦隔線だけでなく、心陰影などの境界線が消失する所見がシルエットサイン陽性である。
シルエットサイン陽性の部位により、存在するべき異常の肺内部位が決まっている。
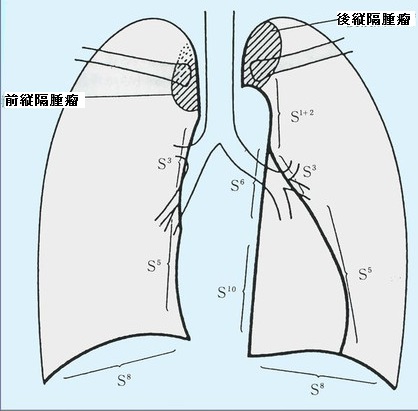
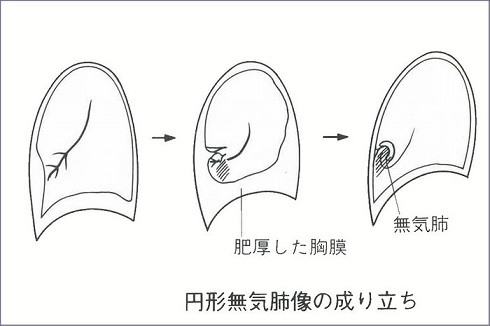
無気肺:下図に上げたような原因で肺容積の減少した状態が無気肺である。レントゲン像では特徴的な領域性の菌塗上になるが、場所によっては気づきにくいものもある。

胸部大動脈の中間部が不鮮明に途切れて追うことができなくなっている(その上と下は明瞭になっている)。シルエットサイン陽性と判断すると、陰影はS6に存在すると推定可能。
参:http://radiographica.com/blind-spot-in-silhouette-sign/
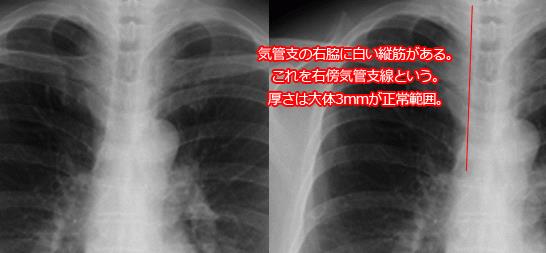
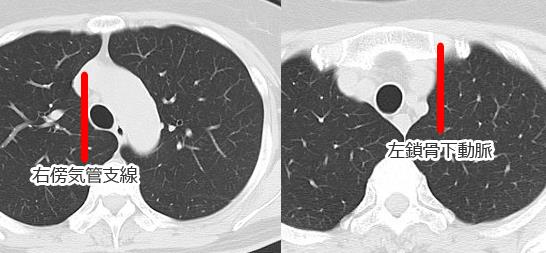
実際のシルエットサイン
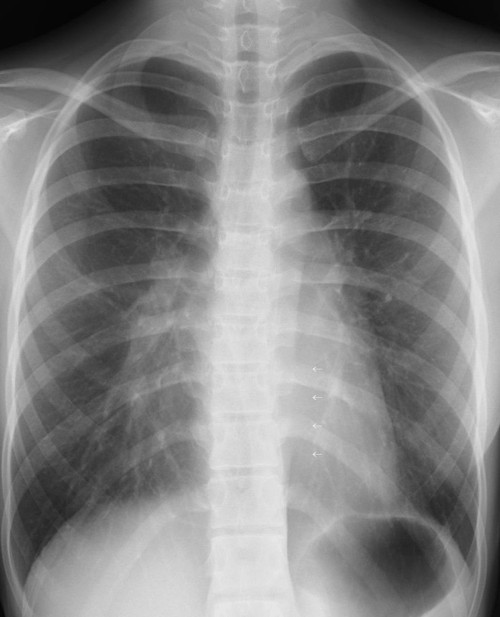
肺門部の浸潤影はいつも慎重に判断する必要がある。下写真の左肺門部の心陰影ははっきりせず(左上挿入写真は治癒時)判断に迷うがシルエット陽性と判断すればS6もしくはS3の肺炎が推定可能になる。下の写真はS6の浸潤影が想定される。
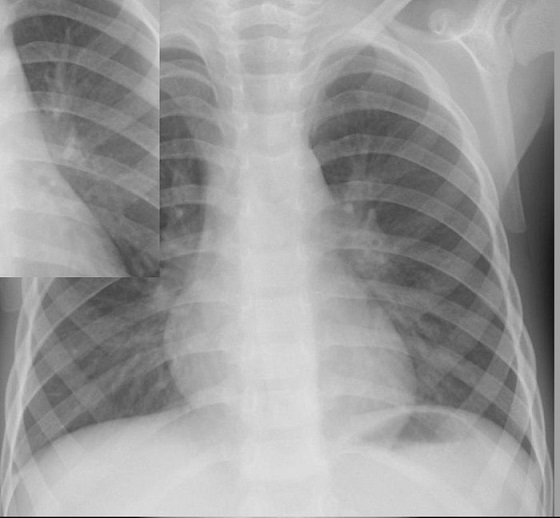
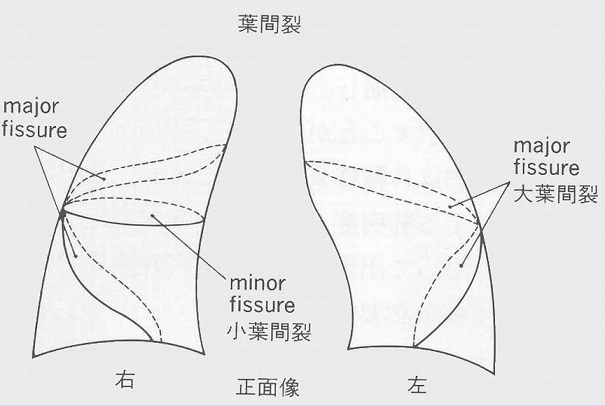
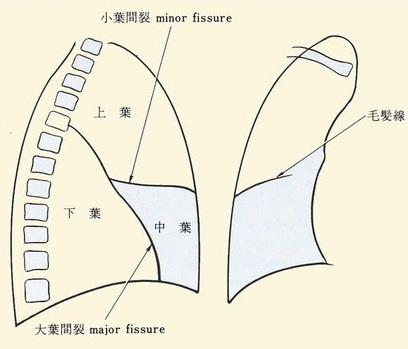
葉間裂:右上葉と下葉、右中葉と下葉の間に大葉間裂、右上葉と中葉の間には小間裂がある。左は左上葉と下葉に大葉間裂があり、これらが肥厚すると線状影として観察されるが、正常でも見られる。
副葉間裂:左下副葉裂は良くみられる。
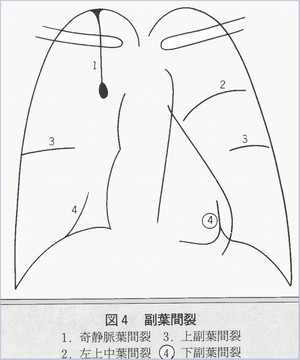
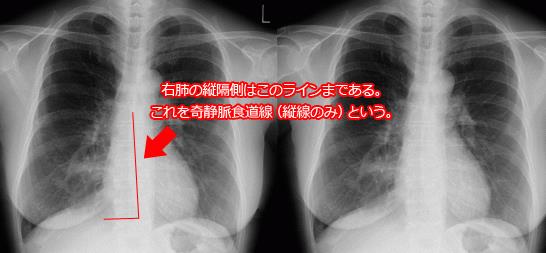
奇静脈葉間裂:
下副葉間裂周囲の不鮮明陰影は浸潤影と間違いやすい。横隔膜にシルエットしていて浸潤影と判断してしまうようなレントゲン像。実際は正常バリエ-ション、病歴経過検査結果等をもとに読影することがヒントになる。
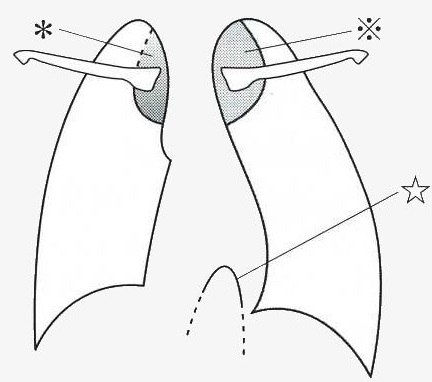
cervicothoracic sign:肺尖部、鎖骨より上にあって辺縁が不鮮明(*)なら前縦隔の病変、境界鮮明なら(※)肺と接している後(中)縦隔の病変が推定される。胸腹部にまたがる病変は肺に接する部分のみがみとめられ(thoracoabdominal sign)、この下にさらに大きな病変が隠れている可能性がある。
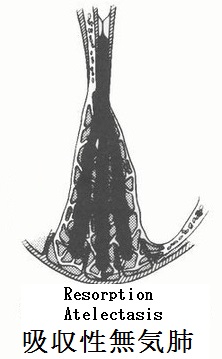
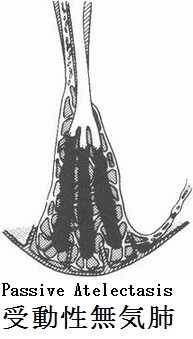
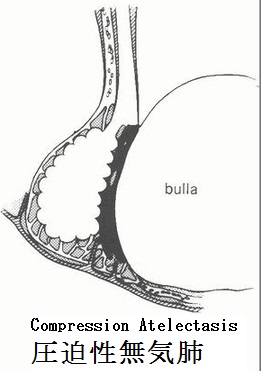
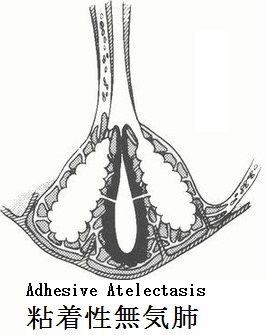
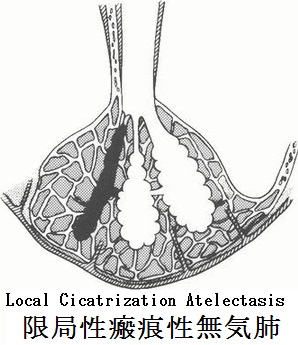
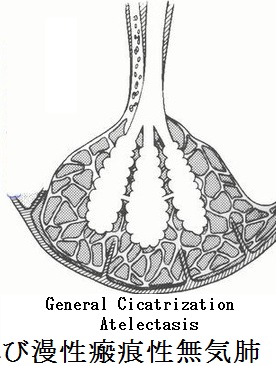
無気肺の所見としては、葉間裂の偏位である直接所見と、限局性の肺野濃度上昇、横隔膜拳上、縦隔偏位、他部位の肺の代償性過膨張、肺門偏位、肋間腔狭小化、Air Bronchogramの消失、葉間肺動脈陰影の消失(下葉無気肺)の間接所見がある。
無気肺となる部位と程度でレントゲン像が下図のように変化する。
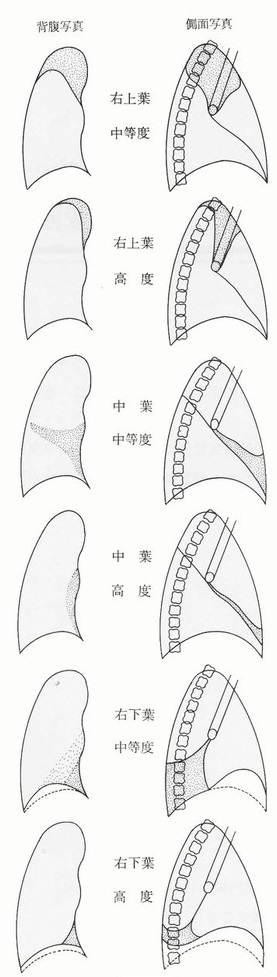
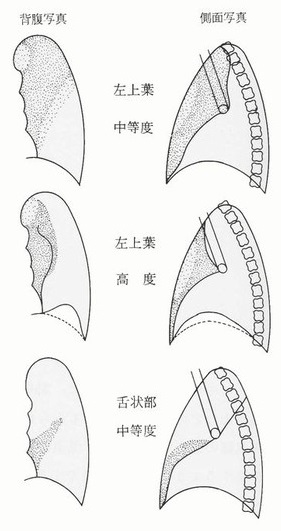
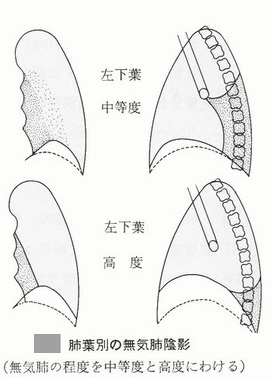
無気肺読影のポイント
1. 肺葉別の無気肺陰影の特徴
2. 葉間の線状陰影の偏位
3. 横隔膜の拳上
4. 縦隔偏位
5. 代償性の過膨張
6. 縦隔ヘルニア
7. 肺門陰影の偏位
8. 肋間腔の変化
9. 陰影中にair bronchogramはみられない
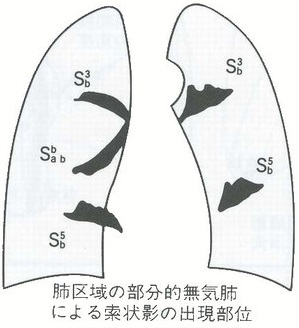
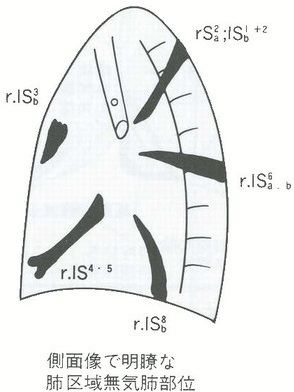
参:胸部異常陰影と疾患 (胸部の異常陰影 全改定3版 金芳堂1984より)
浸潤陰影:境界のぼんやりした陰影で細胞浸潤や浮腫などの滲出性変化を反映している陰影。陰影内部の濃度が均等なものが多いが間質に主な病変があると濃淡のある不均等な陰影になる。

細葉性陰影と小葉性陰影:細葉性陰影 ~7mm大 小葉性陰影 1~2.5cm大

細葉性浸潤影が両肺野にびまん性に散布しているもの。

微細斑点状陰影:直径数mm以下の細かな斑点が無数に撒布した陰影。

網目状陰影:肺の間質が肥厚してできる線状陰影が複雑に錯綜して網目様の陰影になったものをさす。

線状・帯状・管状陰影:線状は太さ1~2mm、帯状は3mm~2cmの幅広いものをさす。

蜂窩状陰影:径5~10mmで壁の厚さが1~2mmの輪状陰影が入り混じって蜂の巣のような陰影になっているものをさす。

円形陰影:ほぼ円形を呈する孤立した陰影でその径が4cm以下のものをさす。4cm以上を塊状陰影と表現、原因疾患はほぼ同じ

多発結節陰影:少なくとも径1cm以上のほぼ円形陰影が2個以上あるものをさす。

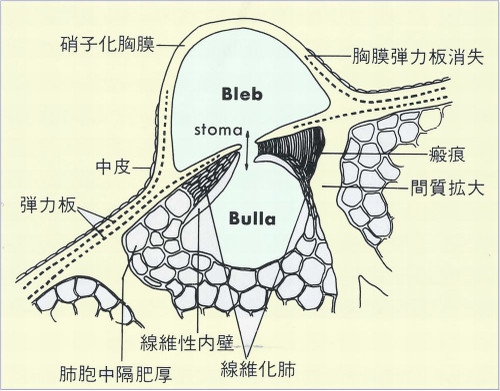
空洞・嚢胞状陰影

参:ブラとブレブ
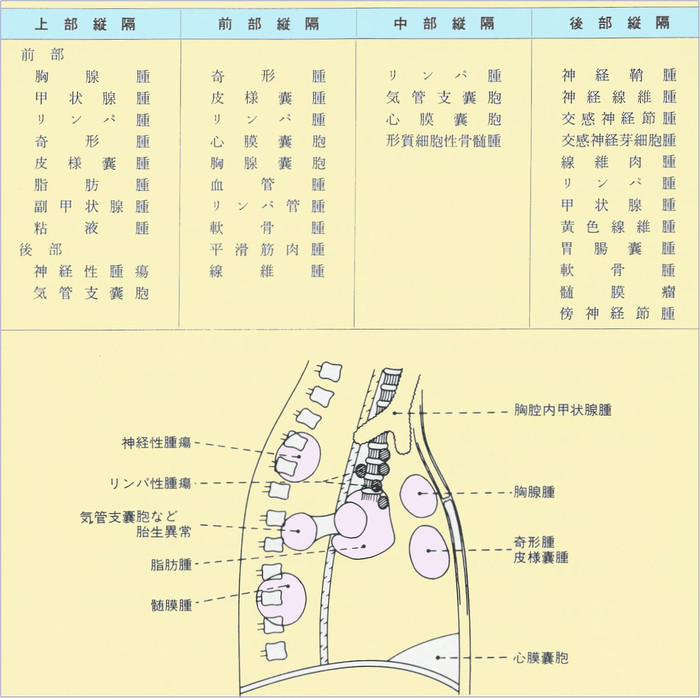
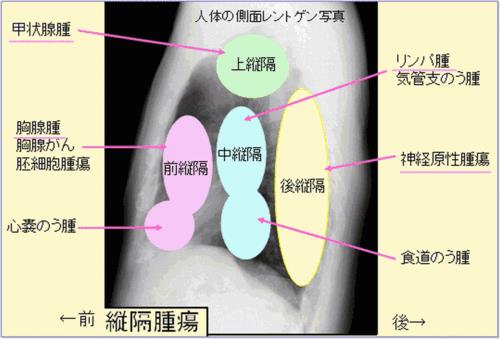
隔陰影

肺感染症のレントゲン写真の見え方

http://nagasawanorio.cocolog-nifty.com/blog/